Onicomicosi: basta uno smalto per risolvere il problema?
Fastidiosa, antiestetica e soprattutto ostinata: l’onicomicosi non passa da sola e ignorarla non fa che peggiorare la situazione. Ma come si combatte davvero? Basta uno smalto medicato o serve altro? Scopri quali sono i rimedi che funzionano meglio. E, una volta curata, cosa fare per evitare la ricomparsa del fungo.
Sembra un problema da poco, un fastidio estetico da nascondere con lo smalto o con le scarpe chiuse. E invece l’onicomicosi – l’infezione fungina che attacca le unghie di piedi e mani – è tutt’altro che innocua. Colpisce milioni di persone, si insinua lentamente, e se trascurata può durare anni, rendendo l’unghia spessa, fragile, scolorita e perfino dolorosa. Non solo: può diventare un serbatoio di contagio, soprattutto per chi frequenta piscine, palestre o spogliatoi.
Di solito le onicomicosi non guariscono da sole: serve una cura. In farmacia e online è possibile trovare una vasta gamma di trattamenti, quali smalti, creme, cerotti e penne specifiche. Tuttavia, questi prodotti non sono tutti uguali: alcuni contengono principi attivi antifungini veri e propri, mentre altri puntano a rendere l’unghia più morbida o a creare un ambiente sfavorevole alla crescita dei funghi. Vediamo quali tipi di prodotti offre il mercato, cosa contengono e quanto sono efficaci.
Torna all'inizioOnicomicosi: mani e piedi a rischio
I principali colpevoli delle onicomicosi sono i dermatofiti, funghi affamati di cheratina (la sostanza che dà forza alle nostre unghie). Ma non sono gli unici: anche lieviti come la Candida albicans possono fare danni. A esserne maggiormente colpite sono le unghie dei piedi, in particolare l’alluce, mentre quelle delle mani restano un bersaglio meno frequente.
Questi funghi, infatti, adorano gli ambienti caldi e umidi: scarpe chiuse, sudore, piscine, spogliatoi e piccoli traumi che compromettono la pelle. È proprio in questi contesti che il rischio di infezione cresce. La trasmissione può avvenire direttamente, toccando un’unghia infetta, oppure indirettamente, entrando in contatto con superfici contaminate come pavimenti, scarpe o strumenti per la pedicure.
Chiunque può imbattersi in questa fastidiosa infezione, ma è più frequente tra gli anziani, soprattutto quelli con un sistema immunitario compromesso o meno efficiente, anche per colpa di malattie come il diabete e problemi di circolazione.
Come si riconosce? L’unghia cambia aspetto: può diventare bianca, gialla o marrone, perdere la sua naturale lucentezza, ispessirsi, diventare fragile e addirittura sbriciolarsi o staccarsi. Di solito l’infezione parte dalla punta e si diffonde verso la base. Non comporta gravi danni per la salute, ma può risultare molto fastidiosa e, diciamolo, poco elegante.
Attenzione: non per tutte le unghie rovinate si può dare la colpa ai funghi. Traumi o condizioni come la psoriasi possono produrre gli stessi segni. Se hai dubbi, meglio consultare il tuo medico di famiglia o un dermatologo per una diagnosi precisa.
Torna all'inizioSmalti per onicomicosi: cosa offre il mercato
I primi prodotti che ci vengono proposti in farmacia, ma anche quando cerchiamo online, sono quelli che agiscono direttamente sull’unghia: di solito smalti. Ne esistono di diversi tipi. Vediamo gli esempi più comuni, cosa contengono e come funzionano.
Smalti con farmaco: Onilaq, Trosyd e altri
Appartengono a questa tipologia gli smalti medicati, contenenti veri e propri farmaci antifungini che agiscono uccidendo i funghi (o bloccandone crescita e/o moltiplicazione).
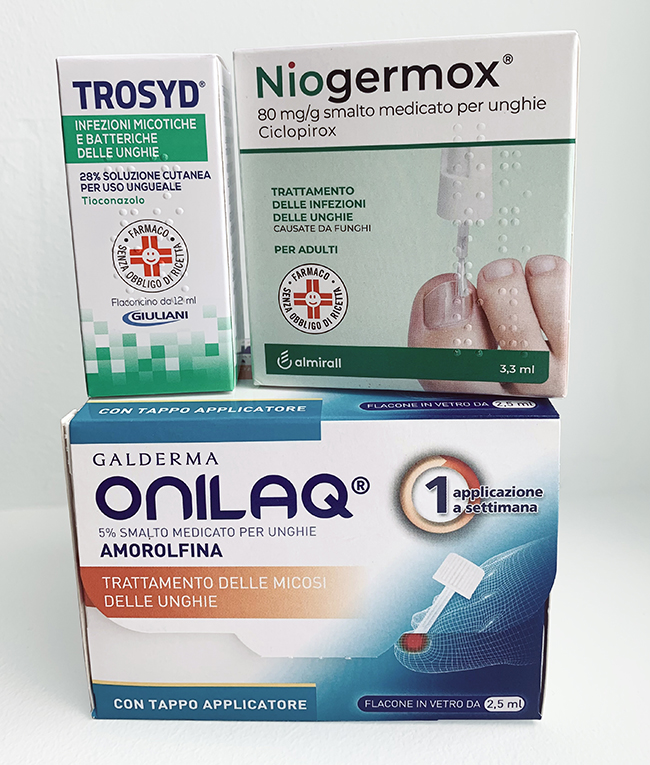
In questa classe di prodotti troviamo smalti con diversi nomi e prezzi, ma anche con una frequenza di applicazione variegata: da due volte al giorno a una volta ogni due settimane. Ma cosa li differenzia davvero? Facciamo un giro tra i più comuni, scoprendo cosa contengono e come agiscono.
Torna all'inizioSmalti senza farmaco: Dermovitamina micoblock, Excilor e altri
Alcuni smalti per onicomicosi non sono farmaci, ma dispositivi medici o parafarmaci che contengono sostanze con azione acidificante, antifungina e antimicrobica. Il loro scopo? Creare un ambiente ostile ai funghi, senza però includere principi attivi medicinali.
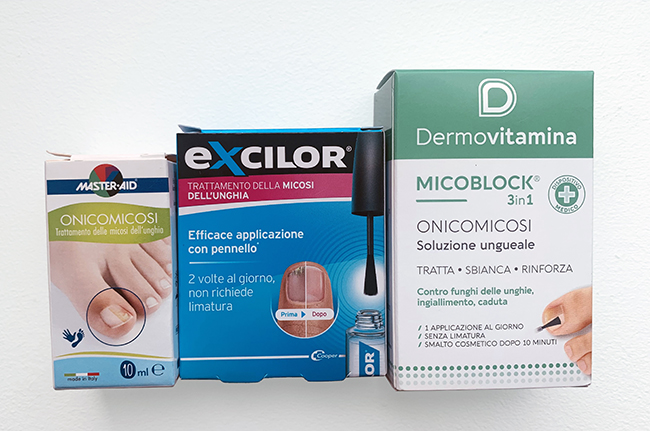
Spesso questi prodotti contengono urea, sostanza che idrata e ammorbidisce l’unghia, facilitando il trattamento. Inoltre, includono componenti che formano una pellicola protettiva sulla superficie dell’unghia: secondo i produttori, questa barriera aiuta a limitare la diffusione dei funghi e favorisce la penetrazione degli altri ingredienti attivi presenti nello smalto.
Nella tabella qui sotto trovi alcuni esempi di questo tipo di smalti, con le loro caratteristiche e le loro modalità d’uso.
Torna all'inizioAltri trattamenti per l'onicomicosi: cerotti, gocce, gel e penne
Oltre ai classici smalti antifungini, sul mercato troviamo anche altri prodotti pensati per combattere le micosi delle unghie: cerotti, gel e penne. Questi sono generalmente dispositivi medici o parafarmaci che condividono una composizione simile, se non identica, a quella degli smalti senza principio attivo medicinale.

In pratica, si tratta di sostanze che formano una pellicola protettiva, ammorbidiscono l’unghia o creano un ambiente ostile ai funghi, ostacolandone la crescita e la diffusione.
Torna all'inizioSono tutti efficaci? Cosa dichiarano i prodotti e cosa aspettarsi
“Migliorano l’aspetto dell’unghia fin dalle prime applicazioni”, “Dopo una settimana di uso quotidiano il problema si ferma”, “Trattamento rapido e semplice”: sono slogan che spesso troviamo nelle pubblicità dei prodotti per l’onicomicosi. Peccato che la realtà sia ben diversa. La cura delle micosi ungueali non è né veloce né sempre pratica, e i risultati non si vedono dall’oggi al domani.
Allora, cosa possiamo aspettarci davvero da questi prodotti? E quali sono i farmaci che garantiscono i risultati più efficaci? Scopriamolo insieme, con un occhio critico e scientifico.
Torna all'inizioSmalti come Onilaq, Trosyd o Niogermox: efficacia limitata e tempi lunghi
Gli smalti antifungini come Onilaq, Trosyd o Niogermox sono spesso la prima scelta contro l’onicomicosi, ma la loro efficacia ha dei limiti importanti. Questo perché il principio attivo fatica a penetrare a fondo nell’unghia, rendendo questi prodotti utili a condizione che l’infezione sia superficiale oppure coinvolga soltanto la punta dell’unghia.
Per ottenere risultati concreti serve comunque molta pazienza e costanza: l’applicazione va fatta quotidianamente o settimanalmente, a seconda del prodotto, e l’unghia va limata regolarmente per rimuovere la parte infetta e facilitare la penetrazione del farmaco. I tempi di trattamento sono lunghi, arrivando fino a 6 mesi per le mani e anche a un anno per i piedi. Quale smalto scegliere?
Tra i principi attivi più noti, l’amorolfina (presente in Onilaq e Schollmed Onicomicosi) è più pratica, perché richiede solo un’applicazione settimanale. Gli studi, purtroppo datati, indicano che circa un paziente su tre riesce a recuperare un’unghia sana dopo 6-9 mesi, mentre dati più recenti sono addirittura meno ottimistici.
Il ciclopirox (contenuto in Niogermox o Roxolac) mostra risultati ancora più modesti: secondo una revisione di diversi studi sulle onicomicosi dei piedi, meno di una persona su dieci guarisce dopo un anno. Per altri smalti a base di tioconazolo, terbinafina o miconazolo, le evidenze sono scarse e non sembrano migliori.
Per sfruttare al massimo questi prodotti, è fondamentale seguire scrupolosamente le istruzioni sul foglietto illustrativo: frequenza di applicazione, limatura dell’unghia, modalità di utilizzo (pennellino o spatola), aree da trattare (solo l’unghia o anche la pelle circostante) e tempi di attesa prima di bagnare l’unghia o applicare uno smalto cosmetico possono variare da prodotto a prodotto.
Tra i vantaggi degli smalti antifungini c’è un basso rischio di effetti collaterali, che di solito si limitano a fastidi locali come prurito o arrossamenti vicino all’unghia. Inoltre, non presentano problemi di interazione con altri farmaci, quindi sono adatti anche a chi assume terapie quotidiane.
Torna all'inizioDermovitamina, Excilor e altri dispositivi: non bastano a guarire l’unghia
Per valutare l’efficacia di smalti senza farmaco, cerotti o penne contro l’onicomicosi, è importante considerare i loro ingredienti. L’urea, presente in prodotti come Dermovitamina Onicomicosi Micoblock e cerotti di varie marche, aiuta ad assottigliare l’unghia spessa e migliora l’assorbimento degli antifungini, ma da sola non elimina l’infezione. Per questo motivo, è importante abbinarla a smalti o creme antifungini.
Per potenziarne l’effetto, si consiglia spesso di applicare la soluzione con urea, bendare il dito e lasciarla agire tutta la notte, una pratica efficace ma non sempre comoda o adatta a tutti. I cerotti imbevuti di urea rappresentano una soluzione più pratica e facile da usare.
Per quanto riguarda altri ingredienti che teoricamente rendono l’ambiente sfavorevole ai funghi, come l’acido acetico (presente in Excilor e Master Aid Footcare Onicomicosi), il climbazolo e il piroctone olamina (ad esempio in Dermovitamina Onicomicosi Micoblock e nella penna Isdin Si Nails Mico Xpert) o sostanze naturali come tea tree oil, olio di origano, vitamina E e resina di abete rosso, le prove scientifiche relative alla loro efficacia nelle onicomicosi sono deboli o insufficienti.
In sintesi, anche se questi prodotti contengono sostanze potenzialmente utili - come l’urea - non aspettatevi che risolvano il problema da soli. Per combattere l’onicomicosi serve spesso un approccio combinato e costante.
Torna all'inizioDaktarin, Canesten e altre creme: poco efficaci
In farmacia troviamo anche le creme antifungine, farmaci molto usati per le infezioni cutanee che spesso indicano nel foglietto illustrativo anche l’impiego per le onicomicosi. Tra i prodotti più noti ci sono Canesten Unidie, Daktarin e Lomexin, che contengono principi attivi antifungini efficaci sulla pelle ma che, purtroppo, faticano a penetrare a fondo nell’unghia.
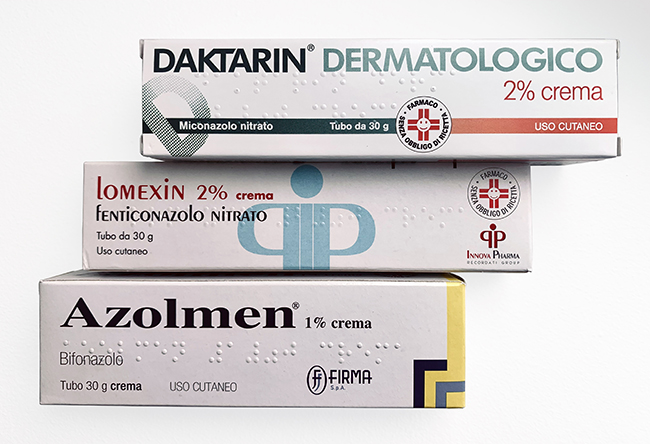
Per migliorare l’assorbimento del farmaco, è fondamentale assottigliare l’unghia limandola o usando prodotti a base di urea al 40%, che aiutano a rendere l’unghia più permeabile. La crema va applicata la sera, su un’unghia pulita e asciutta, e poi coperta con un bendaggio occlusivo, cioè bendando il dito, per favorire l’azione del farmaco durante la notte.
Torna all'inizioRimedi fai-da-te come Vicks VapoRub o candeggina: meglio evitare
Vicks VapoRub, il famoso unguento a base di mentolo e canfora usato per liberare le vie respiratorie durante raffreddore e influenza, ha attirato l’attenzione anche come possibile rimedio per l'nicomicosi. A qualcuno è infatti venuto in mente di provarlo sulle unghie e di consigliarlo per l’infezione fungina delle unghie. Qualche piccolo studio scientifico è stato fatto ma i dati non sono sufficienti per raccomandare questa opzione.
Per quanto riguarda i rimedi casalinghi, online c'è chi consiglia l'uso della candeggina. È bene però fare molta attenzione a suggerimenti così avventati: non solo non esistono prove che la candeggina sia efficace contro i funghi delle unghie (anche perché non penetra nell’unghia) o possa apportare alcun tipo di beneficio, ma quel che è peggio è che può causare irritazioni cutanee.
Torna all'inizioOnicomicosi: esiste davvero una cura definitiva?
Come già detto, se il fungo ha attaccato solo una piccola parte o la superficie dell’unghia, spesso basta affidarsi a uno smalto antifungino e dedicarsi con costanza a limare via la zona infetta. Tuttavia, in alcuni casi questa strategia non è sufficiente.
Se l’infezione raggiunge la matrice, cioè la radice da cui nasce l’unghia, il medico o il dermatologo valuteranno di eseguire esami per identificare il tipo di fungo e prescrivere farmaci orali o altre terapie. A volte si ottiene una cura definitiva, ma spesso il fungo torna.
Pastiglie di Sporanox o Lamisil: più efficaci e veloci ma non prive di rischi
Tra i farmaci in pastiglia più comuni per l’onicomicosi troviamo Sporanox, Triasporin, Itraconazolo DOC, Itraconazolo EG (a base di itraconazolo), Lamisil, Micutan, Terbinafina Mylan, Terbinafina Sandoz (con terbinafina) e Fulcin (con griseofulvina). Le probabilità di guarigione con questi farmaci sono superiori rispetto agli smalti: una revisione di diversi studi mostra che la terbinafina ha più successo degli azoli (come l’itraconazolo), riportando un’unghia normale in circa metà dei pazienti qualche mese dopo la fine del trattamento. Inoltre, la terapia orale dura meno rispetto agli smalti, generalmente circa tre mesi.Il rovescio della medaglia è il rischio di effetti collaterali, che possono essere anche gravi e coinvolgere fegato, pelle, sangue, muscoli, gusto, olfatto, sistema digerente, cuore e nervi.
Le interazioni con altri farmaci sono frequenti: per esempio, possono alterare l’effetto di diversi medicinali come quelli per la depressione, la pressione o il cuore. Per questo motivo, questi farmaci vanno assunti solo sotto stretto controllo medico. Alcune linee guida consigliano di associare la terapia orale allo smalto antifungino per aumentare l’efficacia.
Torna all'inizioLaser, rimozione chirurgica e altri metodi: solo se non ci sono alternative
La rimozione chirurgica totale o parziale dell’unghia infetta è una soluzione estrema, oggi poco utilizzata. Può essere presa in considerazione dal medico solo in casi rari, quando le terapie farmacologiche non funzionano.
Altre opzioni come il laser, la terapia fotodinamica (che sfrutta la luce per distruggere i funghi) o la terapia al plasma (che invece usa il freddo per eliminare i funghi) sono in fase di studio. Il medico può valutarle, ma le evidenze sulla loro reale efficacia e sul momento migliore per usarle sono ancora limitate.
Torna all'inizioIl ritorno del fungo: come evitarlo
Purtroppo l’onicomicosi è recidiva: tra il 20% e il 50% delle persone può ritrovarsi con la stessa infezione, anche dopo un trattamento riuscito. I motivi? Una guarigione incompleta, funghi che sopravvivono in casa o nelle scarpe, oppure fattori predisponenti come diabete, immunodepressione o familiarità.
Per ridurre il rischio di ricadute, alcuni medici consigliano di continuare a usare smalti o creme antifungine anche dopo la guarigione, ma non tutti gli esperti sono d’accordo.
In compenso, alcune buone abitudini quotidiane aiutano davvero:
- tenere i piedi puliti e asciutti
- cambiare calze e scarpe se umide
- indossare ciabatte in spogliatoi, piscine e docce pubbliche
- evitare di tagliare le cuticole o condividere strumenti da pedicure
- disinfettare regolarmente le scarpe con prodotti specifici
Infine, attenzione al "piede d’atleta" (tinea pedis), un’infezione fungina della pelle che può diventare un vero e proprio serbatoio di funghi. Se non curata, può facilmente estendersi alle unghie e complicare ulteriormente la situazione. Meglio intervenire subito, prima che l’infezione si allarghi.
Torna all'inizio

