Osteoporosi: come prevenire la fragilità ossea
L’osteoporosi non è un male ineluttabile. Per rallentare la riduzione di massa ossea esistono regole precise e utili. E tra queste non è contemplato l’uso di integratori. Ecco tutto quello che c’è da sapere.

Come con le opere architettoniche – scopriamo che sono diventate instabili solo dopo i primi cedimenti – così succede con le colonne e con le travi che reggono il nostro corpo: le ossa. È a seguito di una frattura causata da un semplice urto o da una banale caduta che diventa manifesta la loro fragilità. L’osteoporosi non dà segni di sé, non si accompagna a dolore né a sintomi chiaramente identificabili. Chi ce l’ha spesso non sa di averla. Altera (in genere nell’arco di molti anni) la resistenza delle ossa, rendendole più fragili e soggette a rompersi. Sia chiaro, è assolutamente fisiologico che invecchiando l’apparato scheletrico si infragilisca. Ci sono però condizioni che accelerano il deterioramento delle ossa, così come esistono, per fortuna, metodi efficaci per prevenirlo o quantomeno per rallentarlo.
Torna all'inizioLe donne sono più a rischio
Oltre all’età, il più importante fattore di rischio per l’osteoporosi è il genere: a soffrirne sono più le donne che gli uomini. Basti pensare che in Italia, su quattro milioni e mezzo di persone affette da osteoporosi, ben tre milioni e mezzo sono di sesso femminile. I numeri complessivi sono destinati ad aumentare sensibilmente, per via del generale invecchiamento della popolazione. La maggiore incidenza nelle donne dipende anche dal fatto che la menopausa rappresenta in sé un importante fattore di rischio per l’osteoporosi. Questo perché con la menopausa vengono meno gli ormoni estrogeni, che stimolano la crescita ossea. Infatti, contrariamente a quanto si potrebbe pensare, le ossa, una volta formate, non sono immutabili. Anzi, poiché contengono cellule che di continuo creano e distruggono l’osso stesso, sono sottoposte a un’incessante azione di rimodellamento. L’attività fisica, a qualunque età, gioca un ruolo importante in questo processo, sia perché lo stimola sia perché lo indirizza dove è maggiormente utile, irrobustendo l’osso (e i muscoli) nei punti giusti. È importante che il tasso di formazione delle ossa sia in equilibrio con quello di assorbimento. Se quest’ultimo prevale, si va incontro a un impoverimento dell’osso e a un maggiore rischio di fratture.
Torna all'inizioAttenti a quei farmaci
Alcuni fattori accentuano il riassorbimento dell’osso, in particolare l’uso di certi farmaci, tra i quali figurano antinfiammatori, antidiabetici, immunosoppressori, antitumorali, persino antidepressivi. Si parla in questo caso di osteoporosi secondarie, poiché sono conseguenza di altre malattie e dei farmaci usati per trattarle. I medicinali che mettono più a rischio le ossa sono quelli a base di cortisone, usati per curare malattie infiammatorie croniche, come quelle intestinali e quelle autoimmuni (per esempio l’artrite reumatoide). Il 30- 50% dei pazienti in cura con cortisonici già nei primi cinque anni di terapia va incontro a fratture causate da traumi minimi o addirittura da nessun trauma evidente. La probabilità aumenta ulteriormente in presenza di altri fattori di rischio: età avanzata, fratture pregresse e menopausa (per le donne). Tra i farmaci che hanno più ripercussioni sulle ossa vanno anche ricordati gli inibitori di pompa protonica – pantoprazolo, omeprazolo, esomeprazolo e simili – indicati per il reflusso gastroesofageo e per l’ulcera peptica. Si tratta di medicinali molto diffusi, spesso usati con disinvoltura e in modo eccessivo per disturbi lievi. Hanno molteplici effetti collaterali, tra cui quello di aumentare il rischio di fratture del femore, le più temibili per gli anziani, sia perché peggiorano notevolmente la qualità della vita sia perché riducono gli anni di sopravvivenza. È bene sapere quali medicinali creano problemi alle ossa, affinché la loro assunzione, specie se protratta per anni, avvenga con maggiore rigore e cautela.
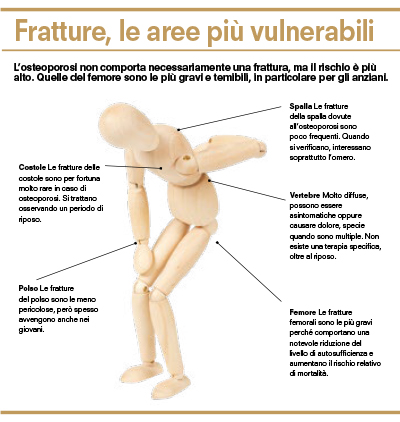
Le zone del corpo più esposte al rischio di fratture da osteoporosi: spalla, vertebre, costole, polso e femore sono le aree più vulnerabili, soprattutto negli anziani.
Torna all'inizioIntegratori? Meglio un po’ di sole
Come il calcio (scopri tutti i benefici), anche la vitamina D svolge un ruolo importante per la salute delle ossa. La vitamina D che possiamo assumere attraverso gli alimenti – inclusi quelli che ne contengono di più: fegato di merluzzo, pesci grassi (salmone) e pesce azzurro – è purtroppo limitata. Ci viene in soccorso l’esposizione al sole. Infatti, i raggi UV sono in grado di sintetizzare a livello della cute la vitamina D, che poi viene immagazzinata nel fegato e rilasciata all’occorrenza. Il consiglio che viene di solito dato è di esporsi al sole per 15 minuti al giorno. In realtà non si sa con certezza quanto tempo sia necessario per produrre vitamina D a sufficienza. L’importante è che l’esposizione non comporti danni alla pelle. D’estate è sempre meglio mettere la crema, soprattutto nelle ore più calde e quando l’esposizione è prolungata. L’uso di supplementi di vitamina D è molto diffuso ma la sua utilità è dibattuta. E non c’è neppure chiarezza su quale sia il livello di vitamina D nel sangue da considerarsi sufficiente. L’Aifa ha indicato una forchetta di valori ampia, tra 20 e 40 ng/mL. C’è anche un problema di efficacia. L’integrazione di vitamina D può essere utile negli anziani in casa di riposo, impossibilitati a prendere il sole. Nella popolazione generale non si evidenziano benefici nel prevenire le fratture, anzi alte dosi di vitamina D possono essere nocive e aumentare il rischio di diverse malattie.
Torna all'inizioL’età per farsi le ossa
Nei giovani l’osteoporosi è per fortuna molto rara. Può dipendere da mutazioni genetiche o essere conseguenza di alcune malattie (leucemia) come pure di alcuni farmaci, tra cui quelli usati per trattare l’epilessia. La giovinezza è invece un’età cruciale per prevenire i problemi di osteoporosi. È soprattutto durante l’adolescenza che ci si fa le ossa, nel vero senso del termine. Si accumula cioè quella riserva di massa ossea alla quale si dovrà attingere quando arriveranno tempi critici, come la menopausa (nelle donne) e la vecchiaia (per tutti). Per non compromettere l’accumulo del tesoretto osseo, gli adolescenti devono evitare le diete dimagranti, specie se drastiche e non accompagnate da adeguata attività fisica. Lo stesso dicasi dell’anoressia, che causa osteoporosi grave nel 35-50% dei casi. Nell’osteoporosi, oltre ai fattori di rischio già citati, va considerata la familiarità. I figli di persone che hanno riportato fratture del femore saranno più esposti nei confronti dello stesso tipo di fratture e, in misura minore, verso tutte le fratture da osteoporosi. Accanto a condizioni immodificabili, esistono fortunatamente tanti punti su cui possiamo fare leva per tenere lontana l’osteoporosi, da un lato adottando buone abitudini dall’altro evitando quelle cattive, in primis la sedentarietà, il fumo, l’alcol, il sale e gli zuccheri in eccesso.
Torna all'inizioQuando fare la Moc
Come si arriva alla diagnosi di osteoporosi? Come già detto, il più delle volte ci si accorge di averla a seguito di una frattura in assenza di traumi importanti, altrimenti si ricerca con analisi di laboratorio ed esami strumentali. Le analisi del sangue aiutano a individuare le possibili cause delle forme secondarie di osteoporosi. Per la diagnosi vera e propria occorre sottoporsi a un esame strumentale: la Moc, ovvero mineralometria ossea computerizzata, o più semplicemente densitometria ossea. Tramite scansioni a raggi X, questo esame restituisce il grado di mineralizzazione dell’osso, e quindi il rischio di frattura. In genere si parte non dall’intero scheletro, bensì dalle aree più critiche, vertebre e femore. La Moc è indolore, avviene da sdraiati e dura pochi minuti. Sebbene sia inclusa nei Lea (Livelli essenziali di assistenza), è a carico del Servizio sanitario nazionale solo in presenza di documentati fattori di rischio, accertati dal medico di famiglia o dallo specialista. L’età, da sola, non è sufficiente, come neppure la menopausa. Occorre che ciascuna di queste condizioni sia associate ad almeno un altro paio di ulteriori fattori di rischio “minori”: familiarità, eccessiva magrezza, fumo, abuso di alcol e altro. È invece sufficiente la presenza di un solo fattore di rischio se è tra quelli maggiori, come la menopausa precoce (quella che arriva prima dei 45 anni) o l’aver avuto precedenti fratture da fragilità o essere in terapia cronica per determinate malattie. La Moc non andrebbe ripetuta se già si sa che una variazione della massa ossea non comporterebbe cambi nelle terapie, e comunque non a una distanza inferiore a 18 mesi da quella precedente. Altri esami, tra cui la radiografia classica, la risonanza magnetica e la Tac, non servono per la diagnosi di osteoporosi ma solo in casi particolari, ad esempio per studiare e approfondire la natura delle fratture subite.
Torna all'inizioProteggere gli anziani
Ad oggi lo screening generalizzato, ovvero effettuato anche a chi non ha fattori di rischio, non è consigliato per l’osteoporosi. Il vero nodo per questa malattia non è tanto l’opportunità di scoprirla precocemente, ma la necessità di educare a evitare i fattori di rischio che ne accelerano l’insorgenza. Anche negli anziani il punto centrale resta la prevenzione, in particolare delle fratture. Cosa che si ottiene minimizzando il rischio di cadute e urti, grazie all’adozione di accorgimenti: una diversa disposizione dei mobili e dell’illuminazione in casa, il mantenimento di un buon tono muscolare, la correzione dei difetti della vista e, quando necessario, l’uso di sostegni e punti di appoggio.
Torna all'inizio
